Vuonna 2008, juuri kun Tori Lee oli aloittanut esikoulun, hänellä todettiin akuutti lymfoblastinen leukemia (ALL), verisyövän aggressiivinen muoto. Useimmat lapset parantuvat taudista solunsalpaajilla, mutta Tori, leikkisä pikkutyttö, ei ollut niin onnekas.
”Hän sai solunsalpaajia noin kaksi vuotta, ja sitten tauti uusiutui”, tytön äiti Dana Lee sanoo. ”Aloitimme uuden hoitojakson, johon kuului intensiivisempää kemoterapiaa ja sädehoitoa. Hän vietti sairaalassa satoja päiviä.” Silti syöpä piti pintansa.
Torin heikentyessä vanhemmat päättivät viedä hänet Philadelphian lastensairaalaan CHOP:hen usean viikon solunsalpaajahoitoon, joka valmistaisi häntä luuydinsiirtoon, monimutkaiseen ja riskialttiiseen toimenpiteeseen.
Lääkärit kertoivat Torin vanhemmille, että he ottaisivat varmuuden vuoksi talteen Torin T-soluja. Jos Tori olisi liian sairas luuydinsiirtoon, hän voisi ehkä osallistua meneillään olevaan kokeeseen, jossa testattiin lupaavaa uutta hoitoa nimeltä CAR-T. Siinä potilaan omia immuunisoluja ohjelmoidaan tappamaan syöpäsoluja. CAR-T-soluhoidolla oli muutama kuukausi sitten parannettu toinen pikkutyttö, Emily Whitehead, joka oli sairastanut samaa leukemian muotoa.
Päätös osallistua CAR-T-soluhoitoon ei ollut helppo. Monet lapsista, jotka olivat ottaneet osaa kokeeseen, olivat kuolleet. Tori oli vasta kymmenes hoitoa saava lapsi. ”Lopulta sanoimme, että tahdomme kokeilla CAR-T-soluhoitoa. Olimme sitä mieltä, että se antoi Torille paremmat selviytymismahdollisuudet kuin luuydinsiirto”, Dana sanoo.
Huhtikuussa 2013 lääkärit ruiskuttivat Toriin hänen omia geenimuunneltuja T-solujaan. Kuuden viikon kuluttua hänen syöpänsä oli remissiovaiheessa. Torin syöpä on edelleen tässä tilassa, viisi vuotta hoidon jälkeen.
Elokuussa 2017, kun 50 muunkin kokeeseen osallistuneen potilaan syöpä oli mennyt remissiovaiheeseen, Yhdysvaltain lääke- ja ruokaturvallisuusvirasto FDA hyväksyi hoidon. Geneettisesti muunneltuja soluja hyödyntävä CAR-T-hoito patentoitiin nimellä Kymriah. Sillä voidaan nyt hoitaa muita ALL:ää sairastavia lapsia ja alle 25-vuotiaita, jotka eivät saa hyötyä tavanomaisista hoidoista.
”CAR-T-soluhoidon hyväksymisen myötä olemme ottaneet ensimmäisen askeleen parantumattomina pidettyjen syöpien hoidossa”, sanoo Yhdysvaltain kansallisen syöpäinstituutin NCI:n kirurgisen osaston johtaja, tohtori Steven Rosenberg.
Varhaisia toivonpilkahduksia
Tohtori Rosenberg ja hänen johtamansa työryhmä olivat 1980-luvulla ensimmäisiä, jotka keräsivät syöpäpotilailta T-soluja, kasvattivat niitä lisää laboratoriossa ja palauttivat ne potilaalle ruiskeena. Periaatteessa he provosoivat potilaan oman immuunijärjestelmän taistelemaan tautia vastaan. Varhaisessa tutkimuksessa hoito kutisti kasvaimen vähintään puoleen yhdellätoista potilaalla 25:stä, ja yksi levinnyttä melanoomaa sairastava potilas parantui täysin. Useimmissa tapauksissa hoito ei ollut riittävä tuhoamaan syöpää kokonaan.
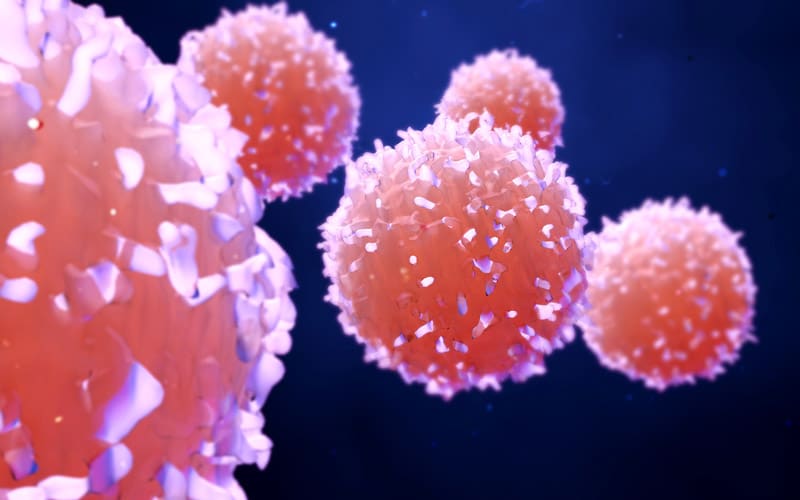
Tutkijat jatkoivat kuitenkin kokeita ja innovatiivista työtään. Israelilaisen Weizmannin tiedeinstituutin tutkija, immunologi Zelig Eshhar, arveli pystyvänsä käyttämään hiljattain kehitettyä geeniterapiatekniikkaa tehdäkseen T-soluista parempia syövän vastustajia. Hän varusti T-solut kantamaan aminohappoketjuja, joita kutsutaan kimeerisiksi antigeenireseptoreiksi (englanniksi chimeric antigen reseptor eli CAR). CAR-reseptoreita kantavat T-solut eli CAR-T-solut etsivät sellaisia soluja, joissa voi olla syöpää. Kun CAR-T-solut löytävät syöpäsoluja, reseptorit kiinnittyvät niihin kuin avain lukkoon. Kiinnittyminen toimii laukaisimena, joka saa T-solut lisääntymään räjähdysmäisesti ja tappamaan syöpäsolut.
”CAR-T-soluhoito on jotain aivan uutta”, sanoo Pennsylvanian yliopiston onkologi, tohtori David Porter. ”Se ei ole yhdiste eikä kemikaali. Se koostuu elävistä soluista. Kun sitä on kerran annettu potilaalle, yksittäinen CAR-T-solu voi jakaantua kymmeneksituhanneksi syöpää vastaan taistelevaksi soluksi.”
Esimerkiksi solunsalpaajahoidossa annetut lääkkeet kulkeutuvat pois elimistöstä, minkä takia niitä täytyy yleensä antaa monta kertaa. CAR-T-solut taas ”jatkavat kulkemistaan verenkierrossa, joskus jopa vuosia”, tohtori Porter selittää.
Sinä aikana ne voivat löytää ja tuhota lisää mahdollisesti syntyviä syöpäsoluja. Tämä voi selittää yhden CAR-T-hoidon lupaavimmista tuloksista: kahdella kolmasosalla 52:sta Kymriah-hoidosta hyötyneestä potilaasta ei vuoden jälkeen ollut merkkejä syövästä.
Itse asiassa CAR-T-malli toimi niin hyvin, että lokakuussa 2017 FDA hyväksyi toisen, Yescarta-myyntinimellä tunnetun hoidon tietyille non-Hodgkinin lymfooman muodoille, jotka ovat tähän mennessä lähes aina johtaneet kuolemaan. Niistä 101:stä suurisoluista B-solujen non-Hodgkinin lymfoomaa sairastavasta aikuispotilaasta, jotka ottivat osaa Yescartan kliiniseen kokeeseen, 72 reagoi hoitoon, eli heidän syöpänsä pieneni tai katosi. Yli puolella ei ollut havaittavissa olevaa syöpää kahdeksan kuukauden jälkeen.
Yksi potilaista oli itsekin lääkäri. Vuonna 2014 Jeff Backer sai syöpädiagnoosin, kun hänelle oli kehittynyt näkyviä lymfoomasolujen muodostumia kainaloihin, kasvoihin, rintaan ja kaulaan. Suuri, nyrkinkokoinen muodostuma hänen selässään teki makuulla olemisen vaikeaksi. Kesäkuussa 2016 hän sai uutta CAR-T-soluhoitoa osana kliinistä koetta. ”Päivän tai parin sisällä patit alkoivat tuntua pehmeämmiltä ja pienemmiltä, ja ne katosivat hiljalleen”, tohtori Backer sanoo. ”Oli kuin syövän päälle olisi tiputettu atomipommi.”
23 kuukautta hoidon jälkeen tohtori Backerin syöpä on edelleen remissiossa. Hän palasi hiljattain työhönsä ensiapulääkärinä.
Hoitoprosessi – ja sen kulut
CAR-T-soluhoidot räätälöidään kullekin potilaalle. Heidän verestään eristetään T-soluja ja ne lähetetään laitokseen, jossa niihin siirretään uusia geenejä. Sitten niistä kasvatetaan suuri joukko CAR-T-soluja. Kasvatetut solut jäädytetään, lähetetään takaisin potilaalle ja annetaan hänelle pistoksena. Tuotantoprosessi voi kestää 2-3 viikkoa. Kymriah-hoidon kustannukset ovat 475 000 dollaria eli noin 400 000 euroa ja Yescartan 373 000 dollaria eli noin 320 000 euroa.
Kuten kaikilla syöpähoidoilla, CAR-T-hoidollakin on sivuvaikutuksia. Välittömänä vaarana on sytokiinimyrsky. Se alkaa flunssankaltaisina oireina, mutta voi voimistuessaan aiheuttaa verenpaineen romahduksen, voimakasta sekavuutta, hallusinaatioita, vapinaa ja kouristuksia. Nykyään tutkijat ymmärtävät, että reaktio on itse asiassa merkki siitä, että hoito toimii. Kun CAR-T-solut hyökkäävät syöpäsoluja vastaan suurina määrinä, sytokiini-nimisten immuunijärjestelmän kemikaalien tasot voivat nousta vaarallisen korkeiksi. ”Joillakin potilailla, joilla sairaus on levinnyt laajalle, CAR-T-solut voivat tuhota jopa yli kolme kiloa pahanlaatuisia soluja”, tohtori Porter sanoo. Mitä laajemmalle potilaan syöpä on levinnyt, sitä todennäköisemmin hoidosta seuraa sytokiinimyrsky.
Kun Emily Whitehead, ensimmäinen Kymriah-hoitoa saanut lapsi, sai henkeä uhkaavan reaktion, lääkärit ottivat häneltä verikokeita. Emilyn veressä oli huimaavan korkeat määrät interleukiini 6 (IL6) -nimistä sytokiinia.
Onneksi Pennsylvanian yliopiston onkologi ja kokeilun johtava tutkija, tohtori Carl June tiesi lääkkeen, joka alentaa IL6:n tasoja. Hänen oma tyttärensä käytti sitä lastenreuman hoitoon. Sairaalalla oli tätä tosilitsumabi-lääkettä varastossa. Muutaman tunnin kuluttua lääkkeen saamisesta Emily alkoi toipua. Nykyisin tosilitsumabin käyttö sytokiinimyrskyn vaikutusten lieventämisessä kuuluu rutiineihin.
Kymriah- ja Yescarta-hoidoilla on myös toinen pitkäaikainen, mutta hoidettava sivuvaikutus. Niillä hoidettavat syövät, leukemia ja lymfooma, syntyvät, kun elimistöä infektioilta suojaavat immuunijärjestelmän B-solut muuttuvat pahanlaatuisiksi. Koska CAR-T-soluhoito tuhoaa pahanlaatuiset sekä terveet B-solut, potilaat voivat saada herkemmin keuhkokuumeen kaltaisia infektioita. Heidän on saatava puolustusjärjestelmän vahvistamiseksi vasta-aineita sisältäviä, ihmisen veriplasmasta tehtyjä gammaglobuliinipistoksia luultavasti koko loppuelämänsä ajan.
Ellei CAR-T toimi
Toistaiseksi lääkärit eivät ole pystyneet selittämään, miksi hoito ei auta kaikkia eikä aina edes niitä, jotka vaikuttaisivat olevan juuri sopivia saamaan sitä. Aluksi CAR-T näytti auttavan viisivuotiasta Sophia Kappenia, joka ei ollut hyötynyt solunsalpaajista. ”Pieni tyttöni, jolla oli kipuja, ja joka ei voinut syövän takia kävellä, alkoi toipua selvästi”, hänen äitinsä Amy Kappen muistelee.
Syöpä pani kuitenkin kampoihin. Lääkärit lisäsivät hoitoon toista lääkettä, pembrolitsumabia. He toivoivat, että CAR-T-hoito toimisi sen avulla paremmin, sillä se tekee syövästä alttiimman hyökkäyksille. Pahanlaatuiset solut valtasivat kuitenkin tytön verenkierron. Sophia Kappen kuoli 5. huhtikuuta 2017. Hän oli kuusivuotias.
Hänen kuolemansa jälkeen lääkärit saivat selville, mikä oli mennyt pieleen. Sophian B-solut olivat muuntuneet niin, etteivät CAR-T-solut enää tunnistaneet niitä. CAR-T-reseptorit eivät pystyneet kiinnittymään syöpäsolujen pintaan, joten ne eivät saaneet aikaan syöpää vastaan taistelevien solujen räjähdysmäistä kasvua.
Sama ilmiö on havaittu muillakin potilailla. Ja joillakin potilailla, joille kehittyi hoidon jälkeen uusi syöpä, CAR-T-solut olivat kuolleet ennen kuin tauti oli kokonaan poissa.
Tutkijat parantelevat CAR-T-mallia luodakseen syöpää vastustavia soluja, jotka hyökkäisivät useita molekyylejä vastaan ja vaikeuttaisivat siten pahanlaatuisten solujen piiloutumista. He suunnittelevat myös tapoja, joilla T-solut saataisiin toimimaan pidempään.
Jotkut syöpäsolut ovat oppineet sammuttamaan immuunijärjestelmän hyökkäykset. Sitä vastaan on kehitetty uudenlaisia lääkkeitä, niin sanottuja immuuniaktivaation vapauttajia. Meneillään on kliinisiä kokeita, joissa tutkitaan, paraneeko syövän kukistamisen todennäköisyys yhdistämällä immuuniaktivaation vapauttajat CAR-T-soluhoitoon.
Mitä tuleva tuo
Tähän mennessä CAR-T-soluhoito on hyväksytty vain muutaman verisyövän hoitoon ja sen korkean hinnan vuoksi vain silloin, kun kaikki muut keinot, kuten kemoterapia ja sädehoito, ovat epäonnistuneet taudin pysäyttämisessä. Kliiniset kokeet ovat jo osoittaneet, että CAR-T-solut voivat toimia niin ikään multippelia myeloomaa vastaan. On myös toivoa, että ennen pitkää CAR-T-hoito ja muut samankaltaiset immunologiset hoidot voidaan kohdistaa kiinteisiin kasvaimiin, kuten rinta-, keuhko-, ja eturauhassyöpään sekä paksu- ja peräsuolen syöpään. Ne kattavat lähes 90 prosenttia kaikista syövistä.
Matkalla on kuitenkin esteitä. CAR-T-soluja täytyy muunnella geneettisesti, jotta ne hyökkäisivät tiettyyn kohteeseen. Oikean kohteen löytäminen on oleellista, jotta aggressiiviset solut tappaisivat syövän eivätkä potilasta. Tutkijat kävivät ensiksi leukemian ja lymfooman kimppuun, sillä niiden aiheuttamat vialliset B-solut ovat korvattavissa. ”Ihmiset voivat elää ilman B-soluja. Vaikka hoito tappaa sekä sairaat että terveet B-solut, potilaat selviävät ja tulevat toimeen melko hyvin”, tohtori Rosenberg selittää.
Samankaltaisia ”turvallisia” kohteita on ollut hankalampaa löytää kiinteistä kasvaimista. ”Kaikkia kohteita, jotka voisimme valita keuhkosyövän hoitoon, käyttävät myös terveet keuhkosolut. Jos tuhoamme ne, tuhoamme potilaan keuhkot.”
Yksi mahdollinen keino, jolla hoito voitaisiin kohdentaa tarkemmin pahanlaatuisiin soluihin, on CART-hoidon muunnos, T-solujen reseptorihoito (TCR-T). Soluista tulee syöpäsoluja satojen mutaatioiden kautta, joista jotkut aiheuttavat muutoksia solun pinnassa olevissa proteiineissa. ”T-solujen reseptorihoidon tavoitteena on luoda CAR-T-prosessin kaltaista menetelmää käyttämällä T-soluja, jotka voivat tunnistaa muutokset ja hyökätä syöpää vastaan, mutta jättää terveet solut rauhaan”, sanoo Yescarta-hoidon kliinisten kokeiden päätutkija, tohtori Frederick Locke Moffittin syöpäkeskuksen immuunisoluterapian laitokselta Tampasta, Floridasta.
Toinen, tohtori Rosenbergin kehittämä lähestymistapa, käyttää luonnostaan esiintyviä T-soluja, jotka ovat itsestään oppineet etsimään syöpäsoluja. Tällaisia kasvaimeen tunkeutuvia imusoluja eli TIL-soluja ei kuitenkaan ole riittävän paljon, eivätkä ne ole tarpeeksi voimakkaita tuhoamaan kasvaimia.
Yhdysvaltain kansallisessa syöpäinstituutissa tehdyissä kokeissa tohtori Rosenberg kollegoineen on poistanut potilaiden kasvaimista pieniä määriä TIL-soluja ja kasvattanut niitä laboratorioissa suuria määriä. Sen jälkeen hän on palauttanut ne potilaaseen pistoksilla, pitkälti samoin kuin CAR-T-hoidossa.
Varhaisissa kokeissa hoidon on huomattu kutistavan, ja joissain tapauksissa jopa tuhoavan, suuren joukon erilaisia kiinteitä kasvaimia, muun muassa pitkälle edenneen melanooman, kohdunkaulan syövän sekä paksu- ja peräsuolen syövän.
”Useimmat potilaistamme eivät kuitenkaan reagoi hoitoon. Mutta joissain tapauksissa olemme nähneet täydellisen ja pysyvän parantumisen. Tiedämme, että tämä voi toimia. TIL-solut voisivat lopulta olla perusta kaikenlaisten syöpien hoidolle.”
Näin ei tapahdu yhdessä yössä. ”Uusien hoitojen testaamiseksi tarvitaan jatkuvaa sitoutumista perustavanlaatuiseen tutkimukseen sekä rohkeita potilaita, jotka suostuvat osallistumaan kliinisiin kokeisiin”, sanoo tohtori J. Leonard Lichtenfeld, Amerikan syöpäyhdistyksen lääketieteellinen johtaja. ”Tehdyn tutkimustyön ansiosta CAR-T-soluhoidot pelastavat nyt potilaita, joita ei ennen voitu pelastaa. Mutta taistelu syöpää vastaan on kaikkea muuta kuin ohi.”
Lue lisää:
6 varhaista kurkkusyövän oiretta, jotka voivat jäädä huomaamatta